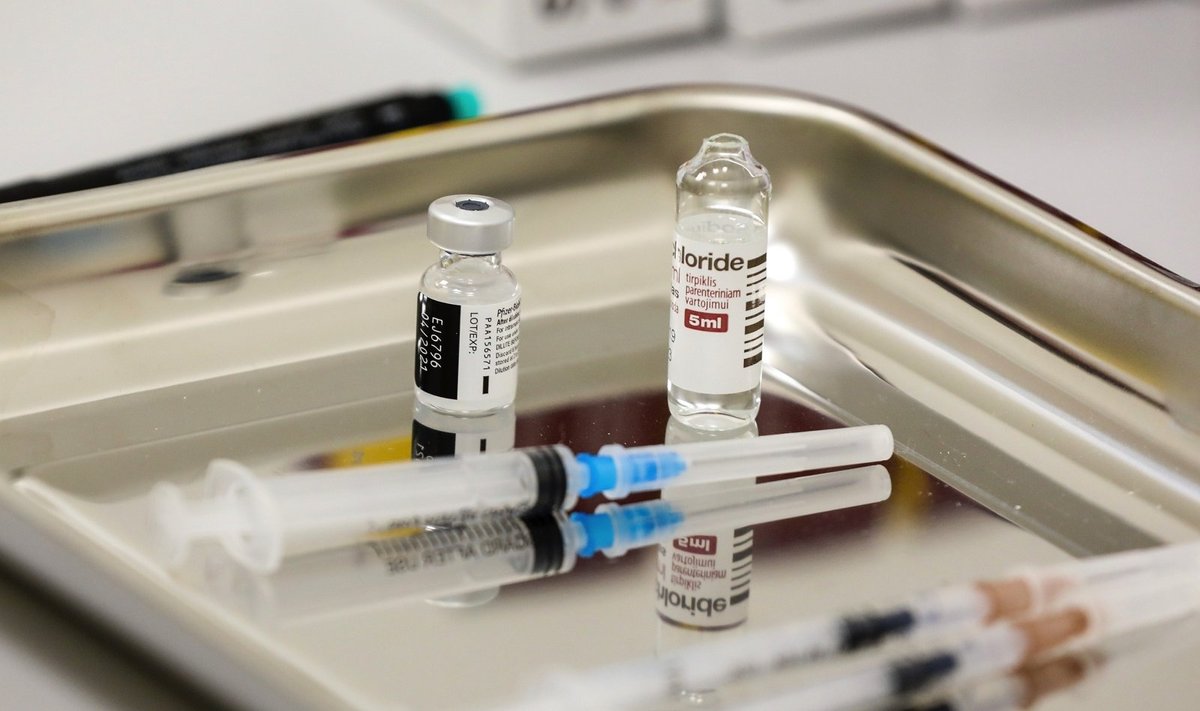
Kodėl vakcina buvo sukurta taip greitai? Juk normali vakcina taip greitai sukurta negali būti?
Vakcina buvo sukurta greitai dėl to, kad jos reikėjo kuo greičiau – niekada nei vienai vakcinai nebuvo metami tokie resursai, kaip šiai. Tiek žmogiškųjų, tiek finansinių išteklių. Netgi pasaulio Vyriausybės skyrė milijonus dolerių. Dėl to dabar Europos sąjunga priekaištauja vakcinų tiekėjams, kai jie nenorėjo tiekti pakankamai vakcinų. Apskritai, už vakcinų gamybą atsakingos farmacinės kompanijos, kurios kuria naujas vakcinas. Pati mRNR technologija buvo vystoma ir testuojama su gyvūnais apie 20 metų. Tokia technologija vakcinų gamybai būtų panaudota ir be koronaviruso pandemijos, tačiau kompanijos būtų šią technologiją vystę dar kurį laiką, pagal savo planus, nes neturėjo tokių išteklių, kokie buvo sutelkti prasidėjus pandemijai.
Jei žmogui po antros vakcinos nepasireiškia šalutiniai reiškiniai, imunitetas nesusidaro?
Gali būti. Į šį klausimą vienareikšmiškai atsakyti dar negalime, bet kuo stipresnė yra reakcija po skiepo, tuo didesnė tikimybė, kad susidarys pilnavertiškas apsauginis imuninis atsakas. Tačiau reikia dar palaukti, kol bus surinkti duomenys apie paskiepytus žmones ir jiems pasireiškusius šalutinius reiškinius bei jų sąsaja su imuninio atsako susidarymu bei jo apimtimi.
Teko girdėti, kad „Pfizer“ ir „BioNTech“ vakcinos pirmas skiepas neskausmingas, o po antro pasireiškia temperatūra ir kiti šalutiniai poveikiai. Kodėl taip yra?
Šio tipo vakcinose esanti iRNR molekulė ne tik koduoja SARS-CoV-2 viruso spyglinį S baltymą (t.y. parodo imuninei sistemai taikinį, į kurį ji turi išmokti reaguoti), bet tuo pat metu veikia ir kaip imuninio atsako susidarymo stipriklis, vadinamasis adjuvantas. Taip yra dėl to, kad vakcinoje esantis iRNR fragmentas, nors ir pagamintas sintetiniu būdu bei modifikuotas, gali dirginti specialius imuninės sistemos detektorius – receptorius, kurie atpažįsta virusams būdingas RNR molekules. Suleidus antrą skiepo dozę, aktyvinamas ir „įtvirtinamas“ susidaręs atminties imuninis atsakas, kuris daug greičiau mobilizuojasi ir intensyviau reaguoja į taikinį. Todėl antrojo skiepo metu gali sumuotis tiek vakcinos, kaip imuninio stipriklio poveikis, tiek ir daug operatyvesnio atminties imuninio atsako aktyvinimo stipresnė išraiška. Dėl šios priežasties organizmo reakcija į antrą skiepą gali būti audringesnė.

Kodėl pasiskiepijęs žmogus gali užkrėsti kitus žmones?
Galbūt taip nėra, bet kol tai nėra įrodyta, reikia manyti, kad ir pasiskiepijęs gali kitus užkrėsti. Tam, kad negalėtum ne tik susirgti, bet ir užsikrėsti, turi susidaryti pakankamas gleivinių imuninis atsakas kvėpavimo takuose. Paprastai kalbant, nuo simptominės ligos pasireiškimo saugo susidaręs sisteminis imuninis (tarp jų ir antikūnai), kuris adekvačiai sureaguoja tada, kai virusas pradeda skverbtis į organizmą, infekuoti ląsteles ir pažeisti gleivinės vientisumą. Jei norime, kad susidarytų toks imunitetas, kuris apsaugotų apskritai nuo viruso patekimo į gleivines, turi susidaryti pakankamas gleivinių imuninis atsakas. Pagrindiniai jo komponentai yra imunoglobulino A klasės antikūnai, kurie gleivinės paviršiuje kaip sargai laukia, kol pateks virusas ir jį tuoj pat nukenksmins.
Kitas svarbus komponentas – gleivinėse gyvenantys (reziduojantys) citotoksiniai T limfocitai. Juos nustatyti yra labai sunku, nes kraujyje jie necirkuliuoja, bet įsikuria ir kantriai tūno gleivinėse, laukdami priešo. Kol kas gerai dar tvirtai nežinoma, ar gleivinėse susidaro pakankama apsauga, nors kai kurie tyrimai rodo, kad ji vystosi. Tą patikimiausiai galima įrodyti atliekant klinikinius tyrimus – jų metu paskiepyti savanoriai, kuriems patvirtinamas susidaręs imuninis atsakas. Jie tikslingai užkrečiami įvairiu kiekiu viruso ir įvairiais laiko tarpais tiriama, ar iš jų nosiaryklės galima išskirti gyvybingą virusą, t.y. galintį infekuoti ląsteles ir plisti. Jei gyvybingas virusas neišskiriamas, tada teigiama, kad vakcina apsaugo ne tik nuo ligos (kas jau buvo įrodyta vakcinos klinikinių tyrimų metu), bet ir nuo viruso platinimo.

Šio tipo tyrimai atliekami retai. Kitas būdas yra epidemiologiškai stebėti viruso plitimą populiacijoje, kurioje vyksta vakcinavimas ir netiesiogiai įvertinti, ar vakcinos apsaugo nuo viruso platinimo – jei taip, tai vakcinuoti žmonės tampa viruso plitimo aklaviete, nes patekus į tokio žmogaus organizmą viruso kelione baigiasi ir jis jau negali būti perduotas nevakcinuotiems žmonėms.
Beje, tai būdinga ne tik vakcinos nuo virusinių infekcijų. Pavyzdžiui, kokliušo vakcina nuo ligos apsaugo, bet nuo platinimo – ne. Tuo metu konjuguotoji pneumokokinė vakcina apsaugo ir nuo ligos, ir nuo platinimo.
Kol dar tvirtai neįrodyta, ar COVID vakcinos apsaugo ir nuo užsikrėtimo bei platinimo, tol vakcinuoti žmonės dar turi dėvėti kaukes – jie patys yra saugūs, bet gali būti pavojingi tiems, kurie dar nevakcinuoti.
Kodėl manoma, kad imunitetas po COVID-19 ligos arba vakcinos gali išsilaikyti tik 6 mėnesius?
Dabar mes imunitetą matuojame pagal antikūnų kiekį kraujyje, bet tai atspindi tik dalį susidariusio imuninio atsako. Buvo pastebėta, kad persirgus koronavirusine peršalimo infekcija (kurią gali sukelti 4 įprasti ir mažai pavojingi vadinamieni peršalimo koronavirusai), susidariusių antikūnų lygis palaipsniui, per 6-9 mėnesius, nyksta. Bet antikūnų nebuvimas nereiškia, kad nėra imuninio atsako. Kaip organizme atsiranda antikūnai? Patekus virusui, jo baltymus atpažįsta B limfocitai, kurie virsta plazminėmis ląstelėmis, gaminančiomis antikūnus. Jei šios ląstelės neilgaamžės, jos išnyksta ir antikūnų nėra. Bet atminties B limfocitai išlieka. Ir pakartotinai užsikrėtus virusu, jie labai staigiai sugebės virsti plazminėmis ląstelėmis ir atsiras vėl antikūnai. Beje, naujausi tyrimai rodo, kad atminties B limfocitai išlieka ir po pusės metų, be to, jų netgi padaugėja.
Taip pat vis daugiau duomenų rodo, kad svarbesni yra netgi T limfocitai, o ne antikūnai. Izraelyje yra pateikta rekomendacija išvis atsisakyti antikūnų testo, o sukurti testą, įvertinantį T limfocitų atsaką į koronavirusą (toks testas jau kuriamas, jo principas panašus į jau esančių testų, leidžiančių įvertinti imuninį atsaką į tuberkuliozės mikobakterijas ir diagnozuoti latentinę tuberkuliozę). Nepritarčiau tam, kad visiškai reikėtų atsisakyti antikūnų tyrimo, manau, reikėtų tirti ir antikūnus, ir T limfocitus. Tada vaizdas būtų visai kitoks, kur kas pilnesnis.
Kodėl aš turėčiau skiepytis, jei kai kurie medikai nesiskiepija?
Visų pirma, jei galvoju vien apie save, reikia pagalvoti apie tai, kad niekas nežino, kaip sunkiai sirgsiu, jei užsikrėsiu. Bet jei dar galvoji šiek tiek ir apie kitus ir apie tai, kas darosi aplinkui, tai skiepytis reikia tam, kad sustabdytum viruso plitimą visuomenėje ir neužkrėstum kitų, kurie sirgs sunkiai. Tokie žmonės vėliau patenka į ligoninę, naudojami sveikatos apsaugos resursai ir galiausiai nesiskiepijusį asmenį padariniai gali paliesti netiesiogiai. Tarkime, tam neskiepytam žmogui reikės kokios planinės sąnario keitimo operacijos, o ji bus atidėta dėl to, kad tuo metu ligoninėje bus pilna sunkiai sergančių COVID-19 pacientų. Kaip minėjau, nėra tvirtai įrodyta, kad COVID vakcinos pilnai apsaugo nuo besimptomio užsikrėtimo ir tylaus viruso platinimo, bet neabejojama tuo, kad net jei vakcinuotieji ir užsikrečia, jie tą virusą platina ženkliai trumpiau. Va tokia ir nauda.
Ar visos vakcinos yra vienodai geros? Ar neturėtų žmogus turėti teisės pats pasirinkti, kuria vakcina skiepytis?
Jų efektyvumas šiek tiek skiriasi, bet nedaug. Vėlgi, čia nėra ledų parduotuvė, kai atėjai ir išsirinkai, kuria nori skiepytis. Ne tas laikas dabar. Šiuo metu reikia skiepytis ta vakcina, kuri yra. Visos trys saugumo požiūriu yra saugios. Dabartiniai tyrimai rodo, kad „AstraZeneca“ vakcina sudaro 70-85 proc. apsaugą. Ką darysi, reikia tikėtis, kad pateksi į tuos procentus, bet nereikia eiti ir brautis alkūnėmis, kad būtinai gautum kitą vakciną. Ne tas laikas dabar. Gal kažkada, kai vakcinų bus užtektinai, tokią galimybę turėsime. Šiuo metu atėję į parduotuvę galime rinktis bet kokį sūrį, bet jei būtų karas – imtume valgyti tai, ką duoda.
Kodėl kai kuriems žmonėms net ir po skiepo nesusidaro pakankamas antikūnų kiekis? Ar tai loterija – pateksi tarp tų 70-80 proc. arba ne?
Taip, gali taip būti. Galbūt žmogus dar turėjo gretutinių ligų ir vartojo vaistus, kurie slopina imuninį atsaką. Daliai žmonių imuninis atsakas gali nesusidaryti, kol kas dar sunku pasakyti, kodėl. Dažniausiai taip būna vyresniems žmonėms ar tiems, kuriems yra kokie nors sutrikimai, kai reikia vartoti imuninį atsaką slopinančius vaistus. Apskritai, visiems vyresniems žmonėms antikūnai po bet kokios vakcinos susidaro sunkiau. Tačiau net ir šiems žmonėms galbūt susidaro T limfocitai, kurie nėra tiriami, bet nuo ligos apsaugo. Ne vien antikūnai lemia apsaugą nuo viruso.
Kaip žmonėms žinoti, kad šios naujos vakcinos yra saugios ir nieko žmonėms nenutiks net ir po 20 metų?
Kitas klausimas – o kodėl turėtų kažkas nutikti? Koks yra pagrindas manyti, kad kažkas nutiks po skiepų? Vienokiu ar kitokiu būdu tos vakcinos jau yra tirtos. Kodėl mes galvojame, kad kažkas dėl to turėtų nutikti? Nes tam teorinių prielaidų nėra. Kai atsirado pirmoji vakcina nuo raupų, buvo daugybė baimių. Vakcinai buvo naudojamas karvių raupų virusas, nes žmonėms jis sukelia tik silpną ligos išraišką, bet apsaugo nuo užsikrėtimo itin pavojingu žmogaus raupų virusu. Tada buvo piešiami paveiksliukai, kad žmonės pavirs karvėmis, jiems užaugs ragai, atsiras uodegos. Buvo sukelta tokia pat panika. Vienas pirmųjų žmonių – britų ūkininkas Benjeminas Džestis, paskiepijęs savo šeimą nuo raupų, naudodamas karvių raupų virusą, buvo atstumtas viso kaimo – jį laikė beveik apsėstuoju. Vėliau Edvardas Dženeris atliko viešus tyrimus ir sukūrė vakciną nuo raupų, taikytą visame pasaulyje. Galiausiai žmogaus raupų virusas išvis buvo pašalintas – jo nebėra jau daugiau nei 40 metų! Nors vien XX amžiuje, kai dar nebuvo paskiepyti, nuo raupų mirė apie 300 mln. žmonių.
Kodėl buvo pasirinkta skiepus kurti nauja mRNR technologija, o ne senesniais būdais?
Ši technologija yra lankstesnė, ją naudojant skiepus galima pagaminti greičiau. Be to, jas galima lengvai modifikuoti pagal viruso mutacijas. Jei naudotume įprastą vakcinų būdą, kur naudojamas, tarkim, inaktyvuotas, užmuštas virusas – reikėtų daug daugiau laiko. Su mRNR technologija galima daug greičiau patenkinti didelius vakcinų poreikius. Būtų galima kelti klausimą, kodėl nesinaudojame telegrafu, bet naudojamės išmaniaisiais telefonais? Kodėl buvo negalima likti prie telegrafo? Arba kam žmonėms nauji dulkių siurbliai, jei buvo galima nešti kilimus į lauką ir juos ten purtyti?